
【最前線】コロナの医療現場で、専門医たちが見ていること
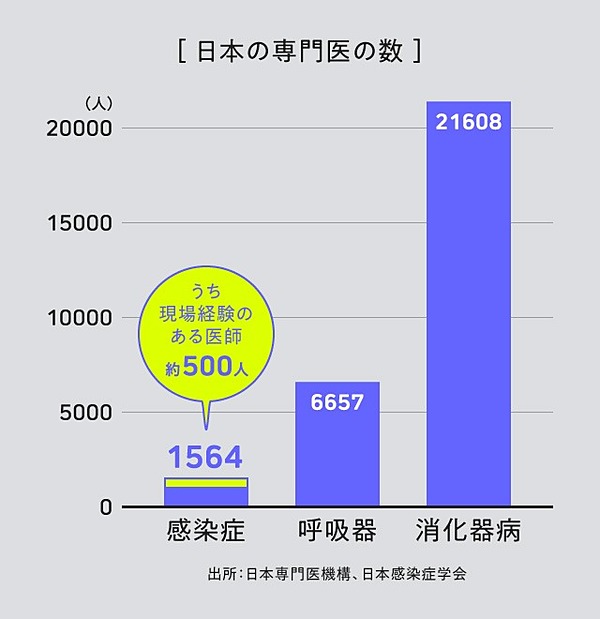
露呈してしまった「経験不足」
























プレミアム会員限定の記事です
今すぐ無料トライアルで続きを読もう。
オリジナル記事 7,500本以上が読み放題
オリジナル動画 350本以上が見放題
The Wall Street Journal 日本版が読み放題
JobPicks すべての職業経験談が読み放題
「インフォデミックが一番怖い」というのは共感できます。病院で働いていると「あそこの病院でコロナが出た」というような噂が毎日のようにどこからともなく出てきます。そこで働いている人に聞いても、全くそんなことはないと。医療者の中でもデマが広がりやすい。
最近外来では、「症状はないけどテレビをみてコロナが心配になった」という患者さんが多く来られます。あれだけ報道されていれば不安に思うのも無理はないと思いますが、説明して安心してもらうのにはかなりの時間と労力を要します。
トイレットペーパーの件もそうですが、今のところ人間の不安が生んでいるデメリットの方を大きく感じています。
複数の感染症科医による、バランスの取れた対談だと感じます。このような複数の専門医による意見のまとめも他の報道機関ではあまり見当たらず、価値の高い記事と思います。
私からは、ここで取り上げられている「政府の対応への評価」についてコメントさせていただきます。
医療安全の基本に、「ヒト」ではなく「モノ」や「コト」を批評するという鉄則があります。安全性を確保するためには、ミスが起きたときに、ミスを認め、伝達しやすい環境を作っておく必要があるからです。
批判が出る、議論になるということはとても健全なことですが、ヒトが批判され続ける環境では、ヒトは嘘をついたり隠したりするのが性です。それはかえって、危険な状況に繋がりかねません。「隠蔽」を非難する声もありますが、ヒトばかり批判することは、それに加担することにつながってしまう可能性があるのです。
また、少なくとも日本では、批判された者が「辞任せよ」というような責任を強調した論調につながっていきやすく、結果として目の前の課題は改善されないまま、ということにもなりかねません。いま改善させ続けなければならないのは、目の前で起こっている「コト」です。
「政府の対応が妥当かでいうと、まだ分からない状況の中での決断をしているので、上手くいくかどうかは誰にもわかりません。」
このような状況の中で、いま我々が批判的に見つめ、建設的に議論すべき対象は、個々の専門家や政府といった「ヒト」ではなく、個々の意見や対応、具体策、すなわち「コト」だという視点も大切だと感じます。
現場のドクターたちの貴重な対談。
あくまで私見や個人の印象とはいえ、テレビのコメンテーターたちの発言とは言葉の重みに雲泥の差が。
この内容でなにか方針が変わるとかではなく、
マスコミの煽りから離れて、いったん冷静になるのによい記事。
お忙しい中取材に応じて下さっている先生方に感謝です。

マイニュースに代わり
フォローを今後利用しますか