新型コロナウイルスの流行に伴い、全都道府県に出ていた緊急事態宣言が5月14日に39県で解除されました。
安心して生活を元通りにしていいのかと言えばそうではありません。
引き続き感染対策に気を引き締めながら、「新しい生活様式」で毎日を送ることが期待されています。

しばらく消え去ることのなさそうな新型コロナウイルス感染症と、私たちはこれからどのように付き合っていけばいいのでしょうか。
専門家会議の構成員の一人で、国際的な新興感染症対策のスペシャリスト、川崎市健康安全研究所所長の岡部信彦さんにここまでの評価と今後の見通しについて、お話を伺いました。
※インタビューは5月15日午後にZoomで行われ、話した内容はその時点の情報に基づいています。
一人一人の協力と我慢の結果が解除につながった
ーー緊急事態宣言が39県で解除されました。これまでも私たちの行動制限などの努力が、ある程度効果があったと考えてよろしいのでしょうか?
緊急事態宣言の少し前から感染者数は下がり始めてはいるのですけれども、それをさらに押し下げたのは、ソーシャルディスタンス(社会的距離)を保つような皆さんの色々な行動の変化(行動変容)が影響を与えたと思います。
冷静に見れば、世界中の感染者数が下がり始めたのと相前後して一緒に下がってきているので、自然現象という考え方もあったとは思いますが、それを一段と効果的にしたと思います。
やはり、色々な人の協力と我慢の結果が大きいと思いますね。
海外よりも厳しい基準で死者を減らす
ーー解除の基準が14日に出された専門家会議の提言でも示されました。「感染の状況」「医療提供体制」「 検査体制の構築」の状況を総合的に判断しながら解除を考えるとした後で、「引き続き死亡者数を少なく留めておく観点から、諸外国よりも厳しいものとする必要がある」としています。緊急事態宣言の再指定についても、「諸外国と比して厳しい判断基準により、遅滞なく判断する必要がある」としていますね。なぜ海外よりも厳しい基準にするのでしょうか?
海外のやり方を見ても、必ずしもエビデンス(科学的根拠)に基づいているわけではないし、ロックダウン(都市機能の封鎖)をした割には、緩めにしていたりしています。
日本はもともと要請ベースのゆるゆるな対策だ、と海外からは言われています。
しかしオーバーシュートは防ぎえていますし、致死率・死亡率は欧米に比べて格段に低く抑えられています。
次に再び緊急事態宣言など誰もやりたくありませんが、始めるとしたら、内容としてより厳格になるわけではありませんが、タイミングとしては早め早めに対応することによっていろいろな制限の期間を短くすることができるでしょう。
今回の緊急事態宣言は1ヶ月半と長めでした。海外に比べたらそれでも短いとは思いますが、もう一度1ヶ月、それ以上というのはかなわないでしょうし、私たちも出来るだけやりたくない。ですから我慢も早めに始めなくてはいけません。
今、第1波が収まろうとしていますが、第2波が来るまで粘れば粘るほど、新しい診断法や治療法、対応の新しい方法が生まれてきて、病気やウイルスへの理解が進み、対策が進歩します。
だから、この我慢がずーっと続く、お先真っ暗だとは思う必要はありません。次の我慢は、全く同じことの繰り返しにはならないと思います。またそうしないようにしていかなくてはいけない、と思います。
継続となった8都道府県はどうして?
ーー逆に8都道府県についてはなぜもう少し継続しようということになったのですか?
やはり東京都は感染者の人数がまだ多いです。ただ、実際に治療を担当している医師たちからは、以前の逼迫した状態からは少し落ち着きを取り戻してきているということです。
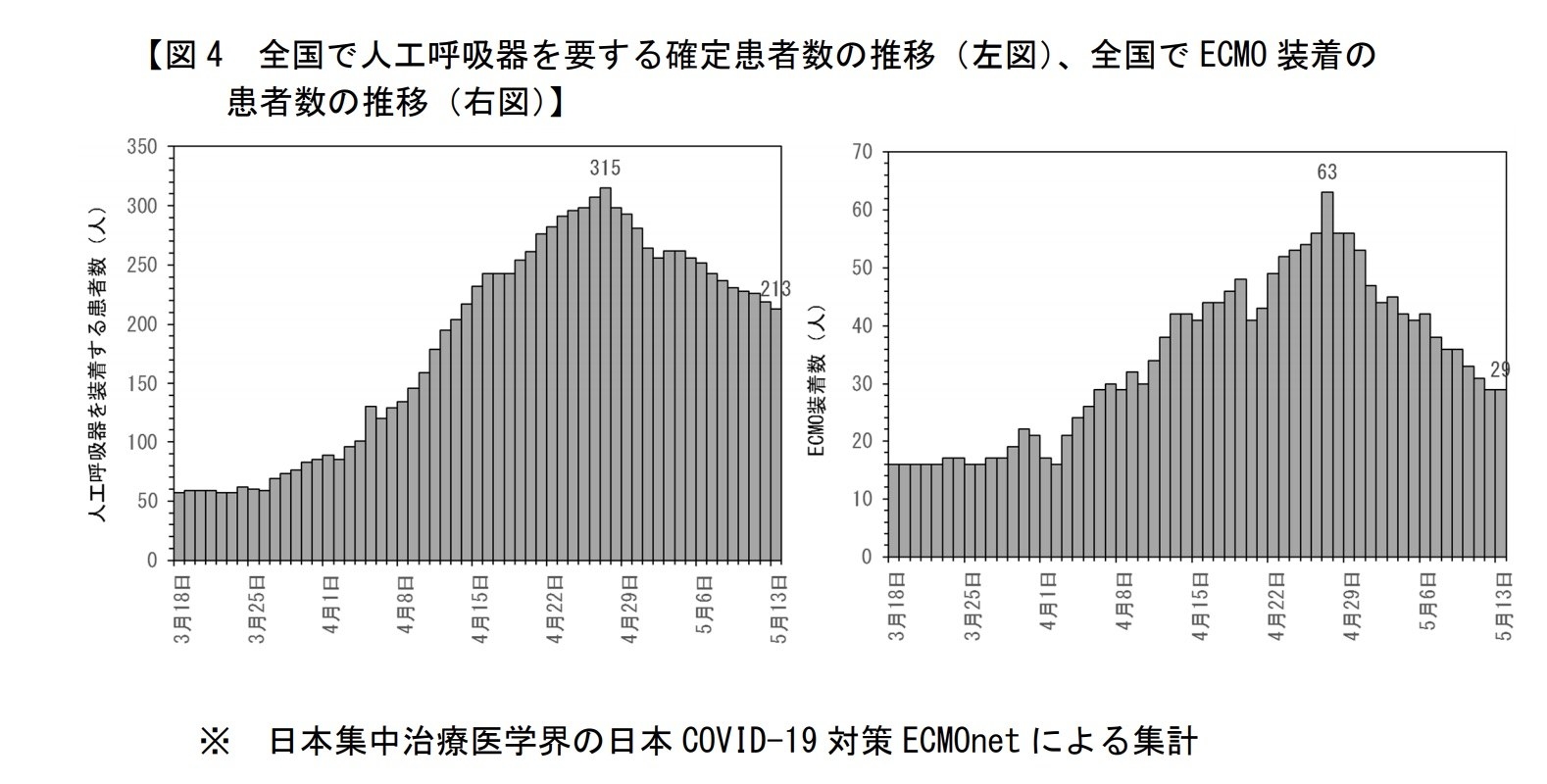
だから一気にOK、すべて元通り、というわけにはまだ行かないのですね。
直近1週間の10 万人あたりの新規感染者の報告数0.5 人未満程度という目安だけではなく、感染源を追跡できない集団感染が出てきている、ということもあります。
そういう意味で、もう少しの間、注意を払わないといけないと総合的に判断しているわけです。
確かに数値的にはクリアしている千葉県は気の毒なのですが、首都圏内という意味では多くの人が行ったり来たりしているということはリスクは高く、隣の影響はよく見なくてはいけない。そういう理由で、「圏内」というくくりになってしまったところはあります。
一方、よく質問が来るのは、富山県や石川県はそれでは新規感染者数が多くなっているのになぜ解除するのかということです。
でも、富山や石川では発生した場所が病院や施設だとわかっているわけです。つまり、クラスターが明らかになっており、感染が市中に広がっているわけではないので、対策をそこに集中すれば収まる可能性は高い。
そうしたことも考慮の中に入っています。
ーー医療提供体制の状況も評価されているわけですよね。
そこは最も重要な点、と私は考えています。
例えば、8割ベッドが埋まっていると医療機関としては新たな入院患者が多くなったときは余力がなくなる、あるいはベッドはたちまちに満杯になって危ないのです。
病院の運営にもかかわったことがありますが、経営的には9割以上の病床利用率が求められます。でも9割以上の利用率だと、予定外の新規の患者さんを受け入れるのが難しくなります。
やはり3割ぐらい残しておかないと余裕がなくなってしまうのです。感染防護のための道具も必要です。そういう状態を医療機関に保ってもらいたいという考えですが、ここにも医療機関の準備の継続、それに対する財政援助は必須になります。それらも解除する大きな条件になります。
緊急事態宣言の間、医療体制は整ったか?
ーー提言では緊急事態宣言の目的の一つとして、医療提供体制を整える狙いも書かれています。この1ヶ月の間に十分整備されたのでしょうか?
これはずいぶん整備されたと思います。
僕は当初、特別措置法とか緊急事態宣言はマイナスの影響も大きいので、できれば持ち出さないで対策ができればいいと思っていました。
でもこれをやらなくちゃだめだと緊急事態宣言を賛成する側に回ったのは、現場の第一線で患者さんを受け入れ治療・感染管理にあたり、患者さんの命、スタッフの健康を預かっている医師たちの苦しい状況を聞いたからです。
「もう一人患者が来たら引き受けられないかもしれない」と言われた時に、ああもうこのままにしていてはだめだと思ったのです。
周りの状況がどうであれ、病院が逼迫してくると患者さんになった人は困ります。困るのは、大丈夫だと思っている「あなた」かもしれない。
そして、患者を受けられないところまで医療が逼迫すれば、本当のオーバーシュート(感染爆発)になってしまいます。そうすれば一般の医療にも影響はおよぶ。だから止むを得ず賛成しました。
緊急事態宣言が発令されると、さすがだなと思ったのですが、医療体制に新たな動きが出てきて、協力して頂ける医療機関、病床数の増加、などが動き出しました。
ホテルもそうです。経過観察をする患者を滞在させるための施設として、手を挙げてくれるホテルも出てきた。ホテルの借り上げ代の負担も行政から出るなど、経済的な裏付けも特別措置法でできるようになったのが大きいと思います。
ーー準備が進んだことで次に流行の第2波が来たとしても耐えられますか?
もちろん完璧に整備されたわけではないです。感染者が多かった大都会はかなり整備されてきていますが、これまで患者発生が少なくすんでいた自治体では、医療体制整備のスピード感が遅いところもあります。
そのようなところは患者数の増加に備える取り組みは、緩めないでいただきたいと思います。
緊急事態宣言が解除され、整備されないまま「ああ良かったね」とそのまま放置されるのが心配です。ここは気を緩めないで整備を進めるように提言でも入れています。
検査体制は整ったか? 抗原検査も加わる
ーー検査体制の構築も書かれていましたが、整いましたか?
PCRなどのウイルス遺伝子の検査だけではなくなったことが大きな一つの変化ですし、行政検査だけでなく、診療現場で臨床診断として行えるようになりました。大きく動いています。
また検体の採取も「地域検査センター」が医師会の協力によって作られ、そこで検体を採取する動きも始まりました。
ただ、まだ受け入れられる人数の制限がありますし、都道府県と契約していないと検査ができないなどの要件もあり、全てがいまスムーズに動いているわけではありません。今後に期待したいところです。
PCR検査に使う試薬も、輸入先からの供給制限がかかってギリギリしかありませんでしたが、国産の試薬も出てきました。
ーーPCRなどのウイルス遺伝子検査に加え、先日「抗原検査」も承認されましたね。
日本ではインフルエンザで9割以上の人が迅速抗原検査をやる国です。
どうしてもこういうものが診療現場では求められますが、新型コロナウイルスに関する抗原検査の登場は、新型コロナの診療のやり方もガラッと変えるはずです。インフルエンザの診断キットが日本のインフルエンザ診療を変えたように。
ただ、検査は魔法の杖ではないので、その限界を知りながら、PCR検査とうまく使い分けて行くことが必要です。それでも大きな朗報であることは間違いないです。
ーー抗原検査はやはり結果がすぐ出るという早さがメリットですね。
何と言ってもその場でわかっちゃいますからね。
PCRの場合はそこから検体を検査機関に運んで、受け取った後、手続き等のペーパーワークを行い、検体の前処理をして、検査を行い、結果について記録等の作業を行い、報告をし、結果が保健所を介して医療機関に届くようにして...という作業が必要でした。だから時間がかかっていたのです。
ーー結果を待つ時間が短くなったことで何が変わりそうですか?
PCRよりも感度(陽性を正しく陽性と判定する割合)は低いのです。ただ、PCRは感度が良過ぎて、うつすかうつさないかわからないような少しのウイルス量でも検知ができます。
抗原検査ではそれが緩くなり、人にうつすギリギリのウイルス量くらいで検知できているので、陽性は陽性と扱っていいと思います。
陰性の場合も、完全に陰性かはPCR検査をしないとわからないですが、陰性の場合には少なくとも感染能力がすごく高いというリスクは減少します。
症状があって抗原検査が陰性の場合は、念のためPCRで再検査するのが、目下のところの安全なやり方でしょう。
陰性結果を「ウイルスに感染していません」と印籠のように使うのはまだ危ないです。
抗体検査も続々 どう見るか?
ーー検査の流れで伺います。今、抗体検査(感染した人の体内でウイルスと戦う抗体の有無を調べる検査)の結果が続々と出てきています。大阪で1%、神戸で約3%、日赤の献血を使った検査が東京で0.6%、東北で0.4%と出ました。これについてはどう捉えるべきですか?
抗体検査の場合は、まだ検査をする道具が、ある状況を見るきちんとした物差しとして確立されていません。したがって、この段階で明確な判断は難しいところです。
(集団の中にどれぐらい感染者が広がっているかという)疫学的評価ができるよう、年齢層や生活状況、症状の有無など対象群をきちんと設定し、他の標準となる検査とも結果を比較するなど、きちんとした研究デザインを組んで行うことが必要です。
その上で、結果を評価する、ということが広く導入する前にやるべきことです。
ーー性能のいいものも出てきているようです。
いくつかのメーカーから出てきており、性能に関する評価試験も行われつつあります。これらの検証をきちんと行ってからの利用でないと、混乱を招くだけだと思います。
それが確立すれば、迅速診断には使えなくても、どれぐらい感染者がいるのか、潜在的感染者はどのくらいかなどの疫学調査ができます。
多くの場合、抗体陽性という結果は「免疫あり」とみなすことができると思います。
ただ、それは「病原体」の力を失わせることができる「中和抗体」なのか、その持続期間はどのくらいか、別のコロナウイルス など他の病原体の抗体にも反応してしまう交差反応はないのかなど、さらに研究を進めないといけません。
受診・相談の目安が変わる
ーー検査関連で言えば、症状が出ている人が、医療にかかるべきか判断するための「受診・相談の目安」が変わりました。「37.5度の発熱が4日以上」などの数字が取れました。先生はこれは誤解を生むのではないかと3月からおっしゃっていましたが、変更して良かったですか?
37.5度以上というのは微熱という意味なのです。
1日目、2日目であっても39度、40度の熱があれば、コロナだけではなく他の病気なのかもしれない重要なサインです。
39度の熱があるのに4日間、受診はできません、我慢してください、というわけではないと何度も説明してきましたが、文章に書いたものは通じにくかった。
新しい受診・相談の目安

通じにくく書いた方も悪いし、間に入る人も文字通りに文章を読んでしまったところがあるのでしょうね。今回はそれを取っ払ったわけです。
数字はいつも一人歩きするものです。37.5度以上と示すと、「37.4度なら熱がない」という解釈もされる。
しかし、逆に数字を取ってしまうと、「発熱とはだいたい何度なんだ、ちゃんと線を示せ」という質問がきてしまいます。
だから僕は、「37.5度以上を目安にする」とか「平熱よりも1度ぐらい高い熱を目安にする」とかもう少し書き加えておいた方が良いのではないかとの意見を出しています。
それでも、日数を取っ払ったのはわかりやすくなって良かったと思いますね。
ーーただ発熱外来などに不安から軽症の人の電話が増えているという報道もあります。
最初にこの病気が発生した時、2009年のパンデミック(新型インフルエンザ)の時のように、軽症者がいっぱい病院に押しかけたら大変だろうと議論したこともあります。
それである程度、重症の人を見逃さないようにという狙いで、一定期間、「軽いなら様子をみてください」との目安を出していました。
ただその後、この病気では軽い状態から短い期間で急変するということがわかってきた。具合の悪い人は早く診ましょうという方針は変わっていないのですが、伝え方にも問題があったのでしょう。
わかりやすく変わって良かったと思います。
無症状の人に検査 必要か?
ーーもう一つ、検査についてですが、最近、立憲民主党の福山哲郎幹事長が国会で、参考人として呼ばれた尾身茂先生に「感染者は報告数の10倍以上いるのか」と詰め寄ったことがありました。そもそも無症状の人も検査して、感染者を全て拾い上げる病気なのか見解を伺いたいです。
検査は医学的な診断に使う他に、患者さんの不安を解消する意味もあります。感染初期には特徴的な症状がない病気なので、他の病気と区別ができない場合に、医師が「軽いから大丈夫」というのと、患者さんが「軽くても不安だ」というところに大きい受け取り方の差があります。
そういう意味では患者さんに対する検査は広くできた方がいいですよね。もちろん症状がある患者さんに対してです。
また、「ウイルスの感染=発病」でもないので、この違いも認識しながら検査を行う必要があります。
そもそも全く症状のない人も含めて検査をできるようにするということは、制度的には1億2000万いる国民全てを対象にしなければならないわけで、医療資源には限界があるという問題がまずある。また、仮に10%陽性者がいる、とすれば、9割の陰性の人を対象に検査を行うということは効率が悪いです。費用もかかる。
また陽性・陰性という今の検査法ではなく、例えば風疹の抗体価のように、〇〇倍といった定量的表現も必要です。
あとは使い方です。例えば無症状でもリスクが高い人、妊婦さんであったり、高齢者で持病を抱えているようなハイリスク者、医療関係者などは、場合によってはやってもいいかもしれません。
でも症状のない人も含めて全員やるのだ、というのは、今の検査法では医学的な意味は少なくなります。健康診断に使うような検査では、まだないのです。
治療薬の承認 審査を省いていいのか?
ーー治療薬についてもお聞きします。レムデシビルが国内で初めて新型コロナの治療薬として特例承認されました。また、厚労省はアビガンの承認を睨んで、新型コロナの治療薬を治験なしで承認することを可能とする通知を出しました。これは危険ではないのでしょうか?
一般論として言うならば、安全性は最大限考慮しなければならないし、既に別の病気の治療薬として承認されていて安全性についてデータがあるとすればそれを利用することはできると思います。
この通知は、全く事前データなしに承認を可能とする、というのではなく「国際的な科学的、倫理的水準を満たし、信頼性が確認し得る研究は、ICH(医薬品規制調和国際会議)準拠が基本。治験と変わらないグレードが変わらない研究であれば、改めて(国内での)治験を実施する必要はない」というものです。
「海外でのデータを、日本で採用しないのか」ということに対して、緊急的必要性として特例的に認めたことになります。もちろん承認されたらすべてOK、というのではなく、市販後調査は必要です。

アビガンの場合、すでに副作用を含めて安全性については確認されているので、新型インフルエンザへの備蓄薬として承認されています。
しかし、対象の病気が異なれば、その人の体の状態も違うので、データをそっくりそのまま右から左と適用するというわけにはいかないと思います。そのようなことも含めた上での慎重な評価は必要です。
もちろん、十分高い効果があるものがベストですが、90%の効果を期待するのか、60%の効果、あるいは30%でもないよりあった方がいいという考え方もあるかもしれません。その時に、副作用の発生頻度とのバランスも考えることが必要でしょう。
アビガンはインフルエンザの治療薬ですが、もし承認されても、最初はそれなりに新型コロナの治療に慣れている医療機関から使い始めるようにしなければならないでしょう。
安全性や効果を確認しながらそろりそろりと使う必要があります。もちろんこの先も、市販のかぜ薬のように誰もが自由に薬局で買えるものではありません。
ーーそういう条件をつければ早期承認もこうした非常事態ではやむを得ないというお考えでしょうか?
観察をしながら使う、というのは条件としては絶対に必要だと思います。患者さんも「早く薬をください」という人もいるし、医師も「まあ使ってもいいか」という人がいると思います。でもそこはやはり途中経過をみながら使う慎重さは必要だと思います。
抗がん剤と違うのは、対象となる病気の患者の数が大きいことです。
それから抗ウイルス薬は、ウイルスが体内で増殖し始めるときから使う、つまり早い段階から使う方が有利です。
ウイルスが増え切って、体内で炎症が激しくなるなど別のメカニズムが働いているときは抗ウイルス薬の意味は低くなります。
ところが、軽症例はほとんどが薬を使わなくても治るわけで、その点では評価が難しくなる。
一方、重症例は、薬を使っても使わなくてもその後の経過が悪い場合もあり、また既にいくつかの治療が組み合わされていている場合、何が効果があったのかという評価も難しくなる。
そのようなことも含めて、正しい薬の評価が必要です。そのためには、評価がきちんとできるところで、まずやらないといけないと思うのです。
医療はチャレンジでもあります。新たなことを進めないと、医療の発展はない。
リスクを知りながら使い、対象を慎重に選んだりしながら使えば、薬の選択肢はあった方がいいと思います。〇〇の治療には○○、とすべてマニュアル通りというのも、考えものです。
緊急事態宣言が解除された後の「新しい生活様式」とは
ーー緊急事態宣言が解除された後も、元の生活に戻ったらまた感染が拡大して元の木阿弥になる可能性もあるわけですね。「新しい生活様式」を打ち出されていますが、もう元の生活はできないということなのでしょうか?
「今のところは」です。「今のところは」でいいと思うのです。新しい生活、とはいえ、そのうちの半分くらいははちっとも新しくないですよね。感染対策の基本の「キ」です。
今の状態では、まだこの病気を世界中が不安を持って見ています。一般の人々も他の病気と同じようには受け入れていないわけです。「今のところ」は注意深さも必要だと思います。
ーー受け入れていないというのは、この病気と共に生きるという心構えはできていないわけですね。
一部の重症者、あるいは重症になりそうな人は早く見つけて本格的治療を受けられるようにする。多くの軽症者はそのまま治ってしまうので、不安を持たないようにする、ということができるようになれば、この病気の存在を受け入れられることになります。
もちろんどの病気でも、病気はリスクがある。そのリスク感(不安感)を正しく和らげることができれば、今のような不安な毎日は軽減できます。
そうなってくると普通の生活に戻っていくでしょう。この我慢する生活は、未来永劫、今の子どもが大人になるまで、というわけではありません。
もう一つ、医療の進歩や体制の整備で診断、治療、患者の取り扱いなどが変わってくる可能性は「おおあり」です。
1か月前のこのウイルス・病気に対する理解と、現在では大きく違いがあります。これから1か月後はさらに理解がすすみます。それに伴って病気を受け入れられるようになることも考えられます。
注意はもちろん必要ですが、特別な厳重警戒する病気ではなく、警戒レベルが下げられることになります。油断はしてはいけないけれど、メリハリをつけ、ことさら不安に怯えなくてもよくなることも、ウイルス・病気との付き合い方になります。
でも今のところはそうではない様子なので、新しい生活様式のようなものを取り入れて慎重にやっていきましょうという段階ですね。
国によっては一気に解禁しているところもあれば、かなり慎重に段階別に緩和していくところもあります。WHO(世界保健機関)も段階別にやるべきだと言っていますね。
穴の中に隠れていた動物たちは、敵が去ったとはいえ一気に穴から飛び出ることはしません。ひょっと頭を出して、キョロキョロ周りの様子を伺いながら、そろりそろりと徐々に出ていき、行動範囲を次第に広げていきます。
今のところは、私たちは穴から顔を出したところです。キョロキョロしながら少しずつ出ていくのがいいでしょう。
ただそこで問題は、人の生活は経済的な問題が絡んでくるので、そこは経済的に潰れない程度に、我慢できるレベルでやらなければいけないということがあります。
人は触れ合いやつながりを求める動物 緩みも必要
ーーバランスを見なければならないわけですね。
この感染症は、まだ明らかに効果のある治療薬はない、ワクチンの実用化にはもう少し時間がかかる、となると感染症対策の基本が重要になります。
多くの感染症は人から人にうつります。であれば、明らかな効果があるのは、人と人が一定の距離を保っていることになります。ワクチンや治療薬がなければ、人同士で近づかないほうがいい。極めて原則的な、単純な方法です。
ただ、人間は直接触れあうことによって、初めて互いがわかってきます。馴染んできます。
また、「つるむ」ことも、自然です。飲んで騒ぐことも自然なのです。人間が人間としての生活を取り戻すためには、緩みができるようにしなければいけません。そのためには、この病気の正体をもう少し理解しなければいけない。もう少し時間が必要かもしれない。
専門家だけではなくて、社会のリーダーの立場にある人たちがこの病気を正しく知って受け入れるようになれば、大きく違ってくると思います。
ただ、この病気がインフルエンザより重症になることはわかっているのですから、その人たちを速やかに医療に結びつける。それが受け入れるための大きな前提条件になります。そのためにも医療体制がしっかりしてなくてはいけないのです。これが第一と考えます。
ーーそういう前提条件ができて、治療法もワクチンもできたらまた元の生活に戻りやすいですね。
ワクチンはまだまだ時間がかかると思います。ワクチンは作ってみなければ、効くかどうかわからないところがあります。
そして、そのワクチンも95%以上に効果があるようなはしかや風疹、ポリオのようなワクチンを目指すのか、インフルエンザなど60%ぐらいでも使用にあたっては良しとするのかです。
ワクチンは安全性について、治療薬よりさらに広範な確認が必要です。慎重に確かめても、ワクチンは反対と不安の声で一気に止められてしまうことがしばしばあります。
新しい生活様式 専門家が示す必要がある?
ーー「新しい生活様式」ですが、専門家会議は5月4日の提言で「新しい生活様式の実践例」を提示しましたね。「料理に集中、おしゃべりは控えめに」など、生活の事細かな部分まで国に指導を受けているように感じたのですが、あそこまで示すべきなのでしょうか?
本来は社会的な分野で話し合って決めますよね。でも、誰も決めないので、誰かが音頭を取らなくてはいけません。
ちょっと基準を出せば出したで、「より具体的なものを示さないとわからいない」と言う声が聞こえます。具体的に細かに決めると「そこまでは決められるのは実際的ではない」という声が聞こえてきます。
公衆衛生ではそういうことも示すのが仕事ですから、新しい生活様式の実践例を出したことは間違っていないと思うのですが、一人一人の生活に合わせて具体的にすべてを決めることは不可能です。
あるレベルのものを見本にして、自分の周辺にあったものを考える、というように利用して頂ければと思います

「職域別のガイドライン」も作り始めていて、僕はそれにも一部関わることになりました。
お引き受けするにあたっては「医学的な条件についてはコメントを出せますが、映画館や売り場の隅々、レストランの経営まではわからない。そういうところは業界でできることを決めてください」とお願いしました。
ーー14日の提言でも、解除しても、接待を伴う飲食店やライブハウスなどは徹底して避けることとされています。名指しされた水商売の業界は、感染防止のためのガイドラインを作りました。これまで集団感染があったから今後もだめです、とするのではなく、感染対策を工夫して営業できるようにした方がいいと思うのですが、名指しせざるを得ないほどリスクは避けられないのですか?
比較するならば、結局、娯楽であるかどうかということなのでしょうね。娯楽がないと人は生きていけないですが、享楽的な娯楽と学校はどっちが大事だ、となると、学校の方が優先となります。
ただ、抑え続け過ぎると、そういう場所は一気に闇に潜る可能性があります。規制をきつくすればするほど、アンダーグラウンドの世界が広がってしまう危険があります。
あまり生真面目に対策を進めると、規制された側は潜っていく危うさを感じ取っておかなければならないと思います。
ーー裏キャバクラなどができそうですね。そうでない道を目指すなら、こういう要素が原因で集団感染が起きたのだから、店をこう変えたらできるかもよという感染防止のための改善策を示した方がいいのではないかとも思います。
今のところ大きく網を張ってしまっているのですね。そこを自分たちで「こういう対策ができます」と考えてくれるといい。水商売協会が自ら対策を考えたというのはい良いことだと思います。そういうガイドラインを作る時は、専門家にそっと相談してもらってもよいのでは、と思います。
確かに名指しされているような場所で集団感染は起きていて、そこから地域に広がってしまっています。でも全体を見れば、そうではない店の方が多いわけです。
だから社会がこの病気をどうとらえて、受け入れるかにも左右されます。
一方で社会はゼロリスクを求めます。学校でも感染者が一人出たら校長が謝って謝罪会見などを求めます。そういう状況がある限りは、何が何でも感染者が出るのを抑えこまなくてはならないと考えます。
そうなるとますます制限は厳しくなるのです。
ーーそういう意味では、学校などで何人か感染者が出たとしても、仕方ないじゃないかと寛容になることが必要なのですかね。
「仕方ない」とは言えないのですが、もし感染者が出ても、これだけの対策をやってきたのです、と説明できるようになった方がいいですね。
ーーこれだけやったけれど、それでも感染者が出てしまった。今後さらに気をつけますと示して、社会もそれを受け入れる。
ちゃんと対策をやっているなら、組織の中の個人の責任を問うものではないと思います。
開いて閉じてを繰り返した先にある「コロナを受け入れて生きる」社会
ーーしばらくは開いて、また感染者が増えたら閉じてということですね。
現状はそうですね。このままずっと閉じていると、経済的にも人の心理から言っても生活が成り立たないです。緩めなければいけないのですが、ゼロリスクではない。そこはみんなで理解しないといけないですね。
あまりきつくし過ぎると、感染者が出ても届けない方がいい、検査もしない方がいい、黙っている方がいい、と、逆方向に動いてしまいます。
ーー少しずつ緩めながら、クラスター対策で対応できる程度に抑え続けてということですね。
それには多くの人の協力が必要です。今のように、「自警団」が出てきたりして、あいつは何やっているんだと責め立てたり、死亡した人の家の周りに誰も寄り付かなかったりという風潮は、結局は自分たちの首を閉めることになります。
感染症はだから厄介です。そういう差別や偏見の問題が必ずつきまといますから......。
ーーそのあたり、社会も寛容にならないといけないですね。
そうですね。それとメディアに対する注文になってきますが、センセーショナルな、欠点を大きく捉えるような報道ではなくて、再発を抑えるためにはどうしたらいいのかというところまで踏み込んで報じてほしいですね。
ーー「特定(警戒)都道府県」「感染拡大注意都道府県」「感染観察都道府県」と地域の感染状況に応じて対策も考えられますね。今後は自分の住む地域の流行状況を見ながら、自分の行動を決めていく段階になりそうですが、一般の人は何を心がけたらいいと思いますか?
この三段階だけでなく、本当はもう一つ加えようと議論がありました。「明るい社会」とか「元どおりの社会」ですよね。
でも今はそこに直ちには入れない状況があります。今、非常事態宣言が解消されたとしても。決して青信号ではないのです。
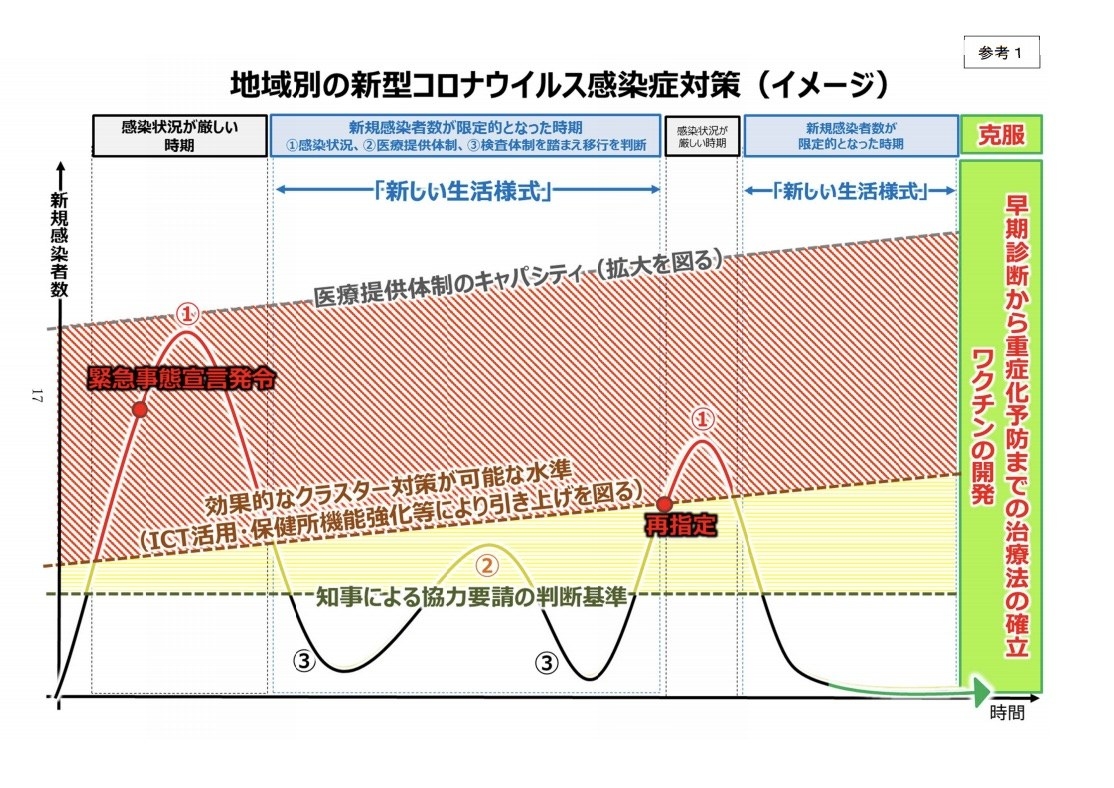
しかし、感染症対策のイメージ図を見てください。波線の右側がこっそりと緑色になっています。繰り返していくうちにこのウイルス・病気への理解が進み、黄色から緑になっていきます。またそのようにしなければいけません、という気持ちが込められています。
人と人との距離はあけて、とはいえ、子供は触って育てなくてはいけません。大人だって接触は必要です。
「ぬくもり」は何よりも代え難いものです。それが感じられる社会でないといけない。病気として受け入れられるようになって、ぬくもりも大事にできるように、みんなで考えていかなくてはだめですよね。
ーーコロナと一緒に生きていく未来を考えるということですね。
我慢して生きるのではなくて、相手を知りながら一緒に生きていくことです。
【岡部信彦(おかべ・のぶひこ)】川崎市健康安全研究所所長
1971年、東京慈恵会医科大学卒業。同大小児科助手などを経て、1978〜80年、米国テネシー州バンダービルト大学小児科感染症研究室研究員。帰国後、国立小児病院感染科、神奈川県衛生看護専門学校付属病院小児科部長として勤務後、1991〜95年にWHO(世界保健機関)西太平洋地域事務局伝染性疾患予防対策課長を務める。1995年、慈恵医大小児科助教授、97年に国立感染症研究所感染症情報センター室長、2000年、同研究所感染症情報センター長を経て、2012年、現職(当時は川崎市衛生研究所長)。
WHOでは、予防接種の安全性に関する国際諮問委員会(GACVS)委員、西太平洋地域事務局ポリオ根絶認定委員会議長などを務める。日本ワクチン学会名誉会員、日本ウイルス学会理事、アジア小児感染症学会会長など。
訂正
緊急事態宣言の解除日を訂正しました。

